Förmaksflimmer
Nationellt kliniskt kunskapsstöd
Vårdnivå, samverkan och remissrutiner
Vårdnivå och samverkan
Primärvård
- Välkontrollerat paroxysmalt FF
- Välkontrollerat permanent/kroniskt FF
- Initiering och uppföljning av antikoagulantiabehandling (AK) inför elektiv elkonvertering för förmaksflimmerpatienter som upptäcks på vårdcentralen.
- Initiering och uppföljning av antikoagulantiabehandling (AK) hos patienter med förmaksflimmer på remiss från pacemaker-mottagningen i de fall patienten:
1. Endast har tekniska pacemakerkontroller på kardiologen och
2. Har pågående kontakt på vårdcentral för andra sjukdomar - Ekokardiografi rekommenderas i normalfallet för förmaksflimmerpatienter för riskvärdering för förmaksflimmerpatienter som upptäcks på vårdcentralen. Beställs via vårdcentralen.
Förmaksflimmer och antikoagulantia, läkemedelsrekommendation
Specialistsjukvård
Remiss till akutmottagning:
- Förmaksflimmer med duration <2 dygn för ställningstagande till subakut konvertering.
- Preexciterat förmaksflimmer (FF vid WPW).
- Förmaksflimmer med tecken på akut hjärtsvikt eller ischemi.
Remiss till kardiologklinik:
- Förmaksflimmer med indikation för elektiv elkonvertering.
- Förmaksflimmer med eventuell indikation för antiarytmika eller ablationsbehandling.
- Förmaksfladder och paroxysmalt symptomgivande flimmer – eventuell ablationsindikation.
- Kroniskt förmaksflimmer med komplicerande sjukdom såsom: aortavitium/mitralisvitium, ASD, hypertrofisk/dilaterad kardiomyopati, symtomgivande bradykardi eller takykardi.
Patient som diagnostiseras på akutmottagning centrala/östra länsdelen:
Läkare på akutmottagningen startar antikoagulantiabehandling och skriver remiss till AK-mottagningen samt gör notering under uppmärksamhetssignalen i Cosmic. Frekvensreglering efter behov. Om patienten kan vara aktuell för el-konvertering remitteras patienten till kardiologkliniken för bedömning. I övriga fall remiss till primärvården.
Om kardiologen konstaterar att patienten spontankonverterat eller bedömer att el-konvertering inte är aktuellt remitteras patienten vidare till primärvården för vidare handläggning.
Patient som diagnostiseras på akutmottagning västra länsdelen:
Läkare på akutmottagningen startar antikoagulantiabehandling och skriver remiss till AK-mottagningen samt gör notering under uppmärksamhetssignalen i Cosmic. Frekvensreglering efter behov. Remiss skickas till primärvården för riskfaktoroptimering och vidare handläggning inklusive ställningstagande till elkonvertering.
Remissrutiner
En remiss till kardiolog ska innehålla:
- Anamnes med symtom och duration av FF
- Tidigare prövad och aktuell medicinering
- Resultat av tidigare utredning och behandling
- CHA2DS2-Vasc score
Återremiss till primärvården
- Anamnes, status
- FF-etiologi
- Resultat av utredning och behandling
- Tidigare prövad och aktuell medicinering, eventuell tidsbegränsning
- CHA2DS2-Vasc score
- Värdering av trombembolirisk
- Planerad blodförtunnande behandling (eventuell tidsbegränsning)
- Behandlingsstrategi för FF, åtgärd vid recidiv
- Riktlinjer för uppföljning
- Indikatorer för återremittering
Omfattning av kunskapsstödet
Förmaksflimmer och förmaksfladder är relaterade tillstånd som ofta handläggs på samma sätt. Riktlinjerna för förmaksflimmer kan i stor utsträckning även tillämpas vid förmaksfladder.
Andra relaterade kunskapsstöd
Om hälsotillståndet
Definition
Förmaksflimmer är en arytmi där den elektriska aktiviteten i hjärtats förmak är oregelbunden och okoordinerad.
Förmaksflimmer delas in i fyra grupper:
- paroxysmalt – upphör spontant, vanligen inom 48 timmar men senast inom 7 dygn
- persisterande – varar längre än 7 dygn eller kräver elkonvertering eller farmakologisk behandling för att återställa sinusrytm
- permanent (tidigare kallat kroniskt) – när patient och vårdgivare har beslutat att avstå försök att återställa sinusrytm
- nydiagnostiserat – första tillfället då förmaksflimmer upptäcks.
Övergående episoder av förmaksflimmer som har utlösts av andra, tillfälliga orsaker, räknas normalt som paroxysmalt förmaksflimmer och handläggs därefter.
Förmaksfladder är ett nära besläktat tillstånd till förmaksflimmer, och samma behandlingsprinciper kan tillämpas vid båda tillstånden.
Förekomst
Förmaksflimmer är den vanligaste ihållande arytmin. Prevalensen är cirka 3–4 % bland vuxna och över 10 % hos personer över 80 år. Förekomsten ökar tydligt med åldern och är något högre hos män.
Orsaker
Förmaksflimmer orsakas av en strukturell omvandling av förmaken som stör den elektriska retledningen. Det kan också uppstå som en följd av vissa utlösande faktorer.
Riskfaktorer
Flera riskfaktorer kan individuellt eller tillsammans bidra till uppkomst av förmaksflimmer, till exempel:
- hög ålder
- hypertoni
- hjärtsjukdom – ischemisk hjärtsjukdom, hjärtsvikt, klaffel
- endokrina sjukdomar – hypertyreos, diabetes
- kroniskt obstruktiv lungsjukdom
- obstruktiv sömnapné
- kronisk njursjukdom
- levnadsvanor – överkonsumtion av alkohol, rökning, övervikt.
Utlösande faktorer
Specifika faktorer som kan utlösa förmaksflimmer inkluderar:
- tyreotoxikos vid hypertyreos
- akut infektion
- större operation
- akut kardiopulmonell sjukdom
- översubstitution av hypotyreos, särskilt i kombination med hög ålder.
Samsjuklighet
Förmaksflimmer är starkt kopplat till kardiovaskulära riskfaktorer och andra hjärt-kärlsjukdomar.
Sjukdomsförlopp
Förmaksflimmer har ett varierande förlopp, både mellan individer och över tid hos samma individ. Förloppet är ofta progressivt, med en utveckling som över tid går från paroxysmalt till persisterande förmaksflimmer.
Genom att optimera behandling av riskfaktorer och samsjuklighet kan risken för recidiv minska och sjukdomsförloppet påverkas positivt.
Studier har visat att förmaksflimmer är en oberoende riskfaktor för ökad mortalitet, med en 1,5 till 2 gånger högre risk för död.
Utredning
Symtom
Graden av symtom varierar från asymtomatiskt till uttalade och invalidiserande symtom. Förutom de symtom som direkt orsakas av förmaksflimmer upplever många patienter oro både under pågående episoder och inför framtida.
Följande symtom kan förekomma:
- nedsatt fysisk prestationsförmåga, ansträngningsdyspné
- hjärtklappning, oregelbunden rytm, oroskänsla i bröstet
- oro, ångest
- ökad nattlig diures
- accentuerad angina pectoris
- symtom på sekundär hjärtsvikt eller hemodynamisk påverkan.
Tabell 1. Gradering av symtom vid förmaksflimmer enligt EHRA-score (European Heart Rhythm Association)
| Gradering | Symtom |
|---|---|
| EHRA 1 | Inga symtom. |
| EHRA 2a | Lindriga symtom – normal daglig aktivitet är inte påverkad och patienten upplever inte symtomen som besvärande. |
| EHRA 2b | Måttliga symtom – normal daglig aktivitet inte påverkad, men patienten upplever symtomen som besvärande. |
| EHRA 3 | Uttalade symtom – normalt dagligt liv är påverkat. |
| EHRA 4 | Invalidiserande besvär. |
Anamnes
Fokusera på följande vid anamnes:
- debut och duration av symtom
- symtomens frekvens
- symtom och gradering enligt EHRA
- riskfaktorer
- samsjuklighet
- livsstilsfaktorer – alkoholintag, fysisk aktivitet etc
- eventuellt utlösande faktorer
- läkemedel – särskilt de som ökar risken för blödning.
Status
Undersökningar som vanligen ingår i status:
- allmäntillstånd – dyspné, underbensödem
- hjärta – frekvens, rytm, blåsljud
- lungor – rassel
- blodtryck
- EKG – bedöm rytm och frekvens samt eventuella tecken på annan hjärtsjukdom.
Handläggning vid utredning
Handläggningen syftar till att fastställa och utreda förmaksflimmer samt att identifiera och behandla underliggande sjukdomar.
I följande situationer med förmaksflimmer bör remiss till akutmottagningen övervägas:
- Vid hemodynamisk påverkan eller mycket hög hjärtfrekvens (över cirka 130 slag per minut) i kombination med symtom.
- Vid mycket hög hjärtfrekvens men lindriga symtom kan behandlingsförsök med betablockare övervägas innan man tar ställning till eventuell remiss.
- Vid konstaterad flimmerduration på under 24 timmar där subakut elkonvertering kan vara aktuell.
Subakut elkonvertering bör ske inom 24 timmar om inte patienten redan behandlats med fullgod antikoagulantia i minst tre veckor – i så fall kan tidsfönstret för subakut elkonvertering förlängas.
Spontant omslag till sinusrytm (spontankonvertering) inom 24 timmar är vanligt, cirka 60 %. Vid kort duration (några timmar) kan det därför vara lämpligt att avvakta eventuell spontankonvertering innan remiss till akutmottagning övervägs.
Förmaksflimmer som har en tydlig utlösande orsak handläggs i regel på samma sätt som övrigt förmaksflimmer. Konsultera kardiolog vid osäkerhet.
Provtagningar
Överväg följande prover vid nyupptäckt förmaksflimmer:
- blodstatus
- elektrolyter
- kreatinin, eGFR
- PK (INR), APTT
- glukos
- TSH
- ALAT
- lipidstatus
- NT-proBNP – vid misstanke om hjärtsvikt.
Undersökningar
Ekokardiografi
Ekokardiografi bör utföras vid nyupptäckt förmaksflimmer. Undersökningen rekommenderas också vid misstanke om utveckling av hjärtsvikt oavsett när en tidigare ekokardiografi genomfördes.
Vid ekokardiografiundersökningen bör följande bedömas:
- hjärtats dimensioner
- EF, ejektionsfraktion
- förekomst av klaffel.
Långtids-EKG
Långtids-EKG används för att:
- bekräfta diagnos vid paroxysmalt förmaksflimmer
- bedöma om frekvensregleringen är tillräcklig hos personer med känt förmaksflimmer.
Registreringstiden anpassas efter hur ofta de misstänkta symtomen uppträder. Vid kvarstående misstanke efter ett negativt långtids-EKG, exempelvis vid glesa symtom, kan tum-EKG eller liknande metod övervägas.
Puls- och EKG-klockor
Puls- och EKG-klockor kan ge stöd i utredningen. Relevanta fynd behöver i så fall bekräftas med vanligt standard-EKG eller långtids-EKG.
Diagnoskriterier
Diagnosen ställs med EKG som visar oregelbundna RR-intervall och avsaknad av p-vågor under episoder som varar längre än 30 sekunder.
Differentialdiagnoser
Differentialdiagnoser inkluderar:
- förmaksfladder (handläggs i regel som förmaksflimmer)
- sinusrytm med frekventa supraventrikulära extraslag (SVES)
- multifokal eller ektopisk förmaksarytmi.
Behandling
Handläggning vid behandling
Utgå från CARE-konceptet, vilket omfattar fyra huvudprinciper:
- Comorbidity – behandling av samsjuklighet och riskfaktorer
- Avoid stroke – förebygg stroke
- Rate and rhythm control – symtomkontroll
- Evaluation – utvärdering.
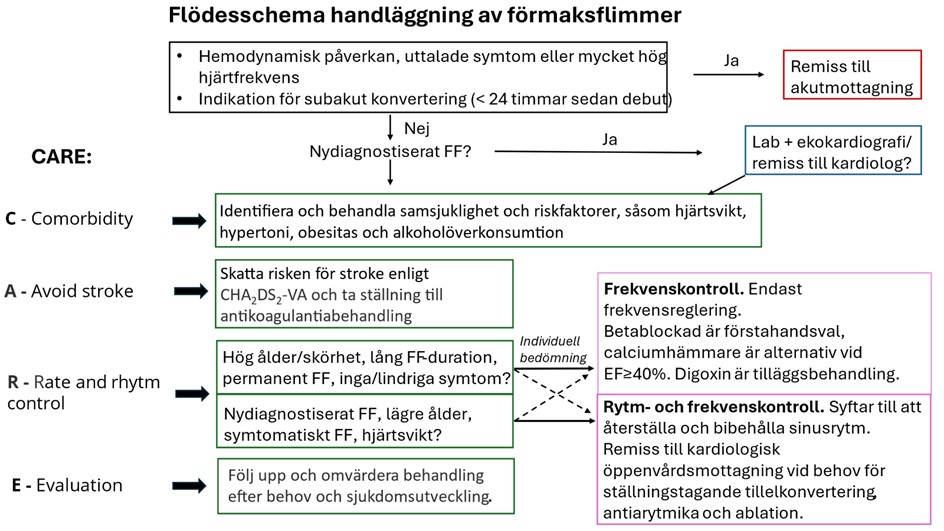
Figur 1. Flödesschema för handläggning av förmaksflimmer (FF).
Comorbidity – behandling av samsjuklighet och riskfaktorer
Att behandla underliggande riskfaktorer och samsjuklighet är en central del av behandlingen. Det kan bidra till att minska symtom, bromsa sjukdomsutvecklingen och förbättra prognosen.
Följande riskfaktorer och samsjukligheter är viktigast att identifiera och behandla:
- hypertoni – välkontrollerad hypertoni minskar risken för förmaksflimmer
- hjärtsvikt – kombinationen av hjärtsvikt och förmaksflimmer är vanlig och båda tillstånden ökar risken för varandra
- övervikt eller obesitas – ökar risken för förmaksflimmer, viktnedgång på minst 10% kan minska risken för återfall
- alkoholkonsumtion – hög konsumtion ökar risken för förmaksflimmer, rekommendera ett begränsat alkoholintag på högst tre standardglas per vecka
- diabetes
- obstruktivt sömnapnésyndrom (OSAS) – behandling kan minska risken för förmaksflimmer.
Avoid stroke – förebygg stroke
Bedöm risken för stroke enligt CHA2DS2-VA och inled behandling med blodförtunnande läkemedel (antikoagulantia) om indikation föreligger.
Samma riskvärdering används oavsett typ av förmaksflimmer, eftersom strokerisken bedöms vara i stort sett likvärdig vid alla typer och oavsett – symtomatiskt eller asymtomatiskt.
Antikoagulatiabehandling bör fortsätta även efter återställd sinusrytm vid lyckad konvertering om indikation föreligger enligt CHA₂DS₂-VA.
Vid förmaksfladder är risken för stroke liknande den vid förmaksflimmer och samma rekommendationer gäller för riskvärdering enligt CHA2DS2-VA för ställningstagande till antikoagulantia.
Bedöm blödningsrisk inför eventuell antikoagulationsbehandling.
Tabell 2. Riskbedömning av stroke enligt CHA₂DS₂-VA
| Riskfaktor | Poäng |
|---|---|
| Hjärtsvikt | 1 |
| Hypertoni | 1 |
| Ålder ≥ 75 år | 2 |
| Diabetes | 1 |
| Stroke/TIA/tromboembolism | 2 |
| Kärlsjukdom | 1 |
| Ålder 65–74 år | 1 |
Tabell 3. Behandlingsrekommendation utifrån poängvärdet i CHA₂DS₂-VA-bedömningen
| Totalpoäng | Rekommendation |
|---|---|
| 0 | Ingen behandling. |
| 1 | Överväg antikoagulantia, särskilt om poängen beror på en ålder mellan 65 och 74 år. |
| ≥ 2 | Förskriv antikoagulantia om det inte finns kontraindikationer. |
Blödningsrisk vid behandling med antikoagulantia
Risken för blödning är högre hos äldre, vid njursvikt och hos personer som haft tidigare allvarlig blödning.
Följande riskfaktorer är viktiga att identifiera och om möjligt åtgärda:
- okontrollerad hypertoni
- samtidig behandling med läkemedel som ökar blödningsrisken, såsom trombocythämmare och COX-hämmare
- hög alkoholkonsumtion
- anemi.
Vid förhöjd blödningsrisk rekommenderas en individuell bedömning av nytta och risk inför behandling med antikoagulantia. Vanligtvis är risken för stroke större än risken för allvarlig blödning.
Enbart hög ålder, kognitiv svikt eller demenssjukdom är sällan skäl att avstå från behandling med antikoagulantia. Diskutera vid behov med kardiolog eller koagulationsläkare.
Rate and rhythm control – symtomkontroll
Behandlingsstrategier vid förmaksflimmer delas in i frekvens- och rytmkontroll. Detta gäller även vid asymtomatiskt förmaksflimmer. Valet av behandlingsstrategi baseras främst på graden av symtom och möjlighet att återställa sinusrytm.
Frekvenskontrollstrategi – sänk hjärtfrekvens och minska symtom
Frekvenskontroll är viktigt i väntan på ställningstagande till elkonvertering eller annan rytmkontrollerande behandling.
Frekvenskontroll syftar till att reglera hjärtfrekvensen och minska patientens symtom. Denna strategi används då rytmreglerande behandling inte är aktuell eller inte har lyckats.
Behandlingen sker vanligtvis med betablockerare. Behandlingsmålet är vanligen en vilohjärtfrekvens under 110 slag per minut, eller under 80 slag per minut vid symtom eller vänsterkammarpåverkan.
Frekvenskontrollstrategin väljs vanligtvis:
- när lyckad rytmkontroll är osannolik, till exempel vid hög ålder, förstorade förmak, hög riskfaktorbelastning eller uttalad samsjuklighet
- när rytmreglering misslyckats
- vid förmaksflimmer som pågått i mer än ett år då chansen att återställa sinusrytm är låg.
Rytmkontrollstrategi – återställa och bibehålla sinusrytm
De flesta patienter med nydiagnostiserat förmaksflimmer bör remitteras till kardiolog för bedömning av rytmreglering även om det är asymtomatiskt. Tidigt i sjukdomsförloppet ska rytmkontroll starkt övervägas då det finns evidens som talar för prognostiska vinster.
Rytmkontrollstrategi omfattar:
- konvertering – elkonvertering eller farmakologisk konvertering
- antiarytmika
- ablation.
Inför konvertering bedöms durationen av förmaksflimret och handläggning utförs enligt följande:
- Vid förmaksflimmer som pågått kortare än 24 timmar hos patient som ej står på fullgod antikoagulantiabehandling sedan minst 3 veckor bör remiss till akutmottagningen för subakut elkonvertering övervägas (se Handläggning ovan)
- Vid förmaksflimmer som pågått längre än 24 timmar eller då det råder osäkerhet kring durationen rekommenderas att förbehandla med antikoagulantia i minst tre veckor inför planerad konvertering.
Antiarytmika sätts in och följs upp av kardiolog.
Ablation är en effektiv behandlingsmetod. Vid förmaksfladder är lyckandefrekvensen hög och riskerna låga, vilket gör att ingreppet bör övervägas tidigt.
Evaluation – utvärdering
Följ upp och omvärdera behandling utifrån patientens behov och sjukdomsutveckling.
Behandlingsval
Läkemedelsbehandling
Antikoagulantia
Behandla med antikoagulantia enligt följande:
- Välj i första hand direktverkande perorala antikoagulantia (DOAK).
- Warfarin rekommenderas vid mekanisk aortaklaff eller vid måttlig till uttalad mitralisstenos.
Frekvensreglerande läkemedel
Betablockerare är förstahandsval för de flesta patienter, men även digoxin och kalciumantagonister kan vara behandlingsalternativ eller tillägg.
Antiarytmika
Antiarytmika initieras och följs upp av kardiolog.
Levnadsvanor
Rekommendationerna följer i stort sett samma principer som vid hjärt-kärlprevention och behandling av övriga hjärt-kärlsjukdomar. Råden bör anpassas individuellt utifrån patientens riskfaktorer och samsjuklighet.
Obesitas och förhöjd alkoholkonsumtion ökar avsevärt risken för recidiv av förmaksflimmer och försvårar en effektiv rytmkontrollstrategi. Alkoholkonsumtionen bör begränsas till högst tre standardglas per vecka.
Uppmuntra till fysisk aktivitet. Förmaksflimmer medför inga specifika restriktioner när det gäller fysisk aktivitet.
Uppföljning
Uppföljning bör anpassas efter individuella riskfaktorer, samsjuklighet och komplikationsrisk.
För sköra patienter med samsjuklighet och hög komplikationsrisk kan ett intervall på 3–6 månader vara aktuellt.
För yngre, stabila och välreglerade patienter med få riskfaktor och utan DOAK kan uppföljning ske med upp till 18 månaders mellanrum.
Vid insättning och behandling med warfarin krävs regelbundna kontroller av PK (INR). Målvärde för PK (INR) vid förmaksflimmer är 2,0–3,0.
Komplikationer
Förmaksflimmer kan leda till sänkt livskvalitet, sjukhusinläggningar och flera allvarliga komplikationer, så som:
- tromboembolism (till exempel stroke)
- hjärtsvikt vid obehandlad snabb hjärtrytm
- blödning vid behandling med antikoagulantia.
Kvalitetsuppföljning
Indikatorer för uppföljning
Indikationer för uppföljning inkluderar:
- Kvalitetsindikatorkatalogen (KiK)
- Primärvårdskvalitet (SKR)
- Vården i siffror.
Patientmedverkan och kommunikation
Stöd och information för patient och närstående
Relaterad information
Referenser
Referensen är generell och hänvisar till hela texten (1)
Om innehållet
Regionalt innehåll
Godkänt:
2024-02-28
Godkänt av:
Region Östergötland
Senast uppdaterad

